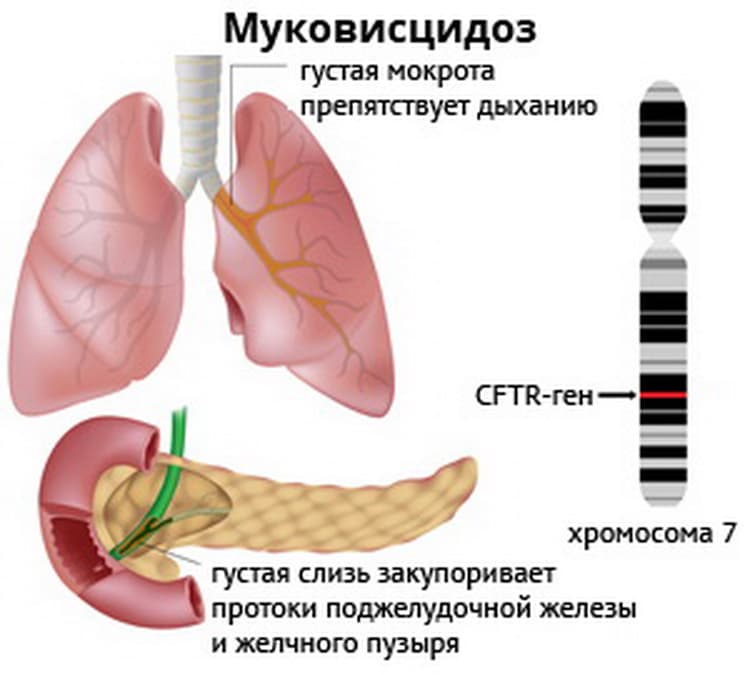
Муковисцидоз – это наследственное заболевание, которое связано с мутацией в седьмой хромосоме. Мутация, вызывающая муковисцидоз, относится к рецессивным – ребенок заболеет муковисцидозом лишь в том случае, если оба его родителя являются носителями дефектного гена, и риск рождения больного муковисцидозом ребенка составляет 25 %. Носители только одного дефектного гена (аллели) не болеют муковисцидозом. По данным исследований частота гетерозиготного носительства патологического гена равна 2 — 5 %.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ МУКОВИСЦИДОЗА
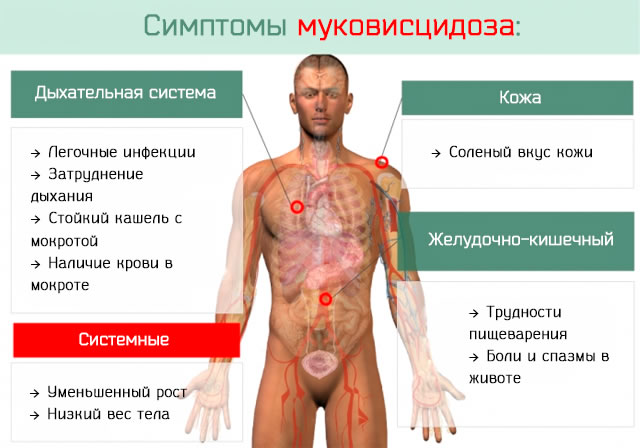
Муковисцидоз характеризуется многообразием проявлений, которые зависят от выраженности изменений в железах внешней секреции, наличия осложнений, возраста пациента.
СИСТЕМА ДЫХАНИЯ
Бронхолегочные изменения доминируют в клинической картине МВ, определяя ее прогноз у 95% больных.
В течение первого года жизни появляются симптомы поражения респираторной системы: стойкий сухой кашель, приступы удушья, одышка, иногда рвота. Кашель обычно усиливается ночью или при пробуждении. Как правило, воспалительному процессу в бронхах предшествует вирусное поражение носоглотки, гортани, трахеи (респираторно-синцитиальные вирусы, адено- и риновирусы, вирусы гриппа, парагриппа), неизбежно ведущее к гибели клеток мерцательного эпителия (отдельный вид тканей в организме человека, представляющий собой клеточные слои, которые выстилают поверхности внутренних органов, полости и поверхности тела) и присоединению бактериальной флоры.
Мукостаз (задержка выведения воспалительного секрета) и хроническая бронхиальная инфекция становятся фоном для повторных респираторных эпизодов: бронхиолитов (воспаление мелких бронхов), бронхитов, пневмоний.
В дальнейшем основными жалобами, связанными с поражением легких у больных МВ, являются кашель с большим количеством трудноотделяемой гнойной мокроты, периодическое кровохарканье, одышка, снижение физической работоспособности. Выраженность этих проявлений зависит от тяжести существующей легочной патологии или наличия обострения, связанного с вирусной суперинфекцией.
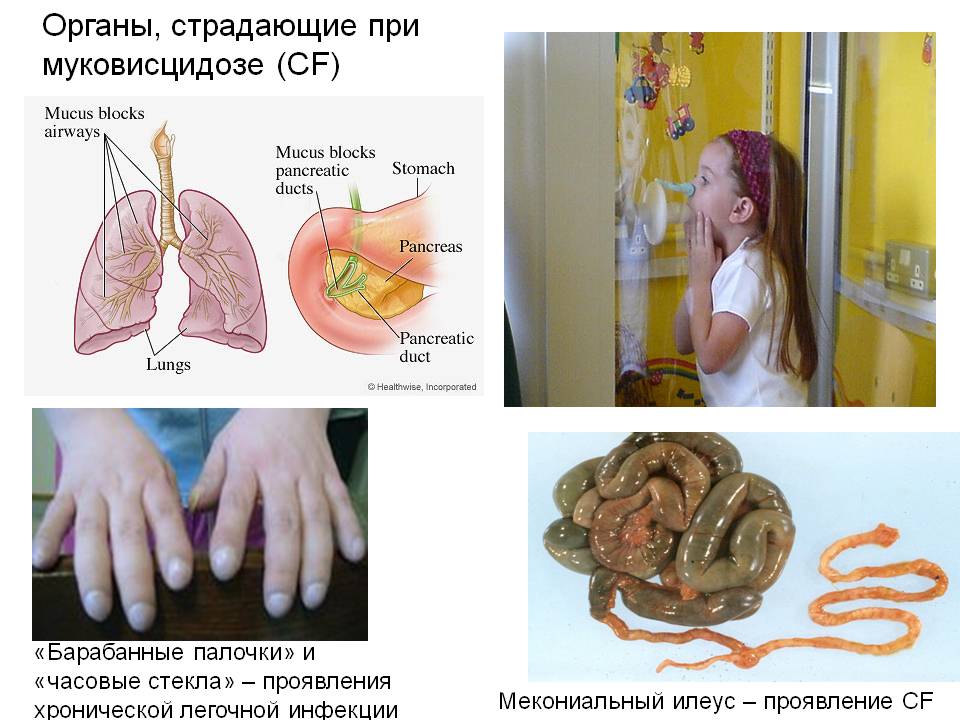
У пациентов пониженный вес, бочкообразная форма грудной клетки, деформация позвоночника и изменение дистальных (удаленных) фаланг пальцев в виде «барабанных палочек». Может иметь место одышка, акроцианоз (синюшная окраска кожи, связанная с недостаточным кровоснабжением мелких капилляров). При простукивании грудной клетки определяется коробочный звук. Над легкими выслушиваются множественные разнокалиберные хрипы.
Эти изменения находят отражение в рентгенологической картине легких – у большинства пациентов определяются признаки гипервоздушности легких: повышение прозрачности легочной ткани, уплощение диафрагмы, выбухание грудины вперед, кифоз грудного отдела позвоночника. Обращают на себя внимание выраженная деформация и усиление легочного рисунка, перибронхиальная инфильтрация (отек и воспаление вокруг бронхов), проявляющаяся при рентгенографии в виде параллельных линейных или кольцевидных теней.
В настоящее время самым достоверным методом выявления соответствующих морфологических изменений является компьютерная томография органов грудной клетки.
Микробиология
В раннем детском возрасте при МВ доминирует золотистый стафилококк (Staphylococcus aureus) и гемофильная палочка (Haemophilus influenzae), затем присоединяется синегнойная палочка (Pseudomonas aeruginosa).
Дыхательные пути взрослых больных МВ значительно чаще, чем в детской клинике, инфицированы синегнойной палочкой и другими мультирезистентными бактериями (уже утратившие восприимчивость к применению определенных антибиотиков). Присоединение синегнойной инфекции может иметь различные последствия для больного – от бессимптомного носительства до значительного ухудшения течения заболевания с выраженной активизацией воспалительного процесса и ухудшением функциональных показателей.
Хроническое инфицирование мукоидным штаммом синегнойной палочки является характерной чертой течения МВ подростков и взрослых.
В течение последних лет во всем мире растет число больных, инфицированных неферментирующими грамотрицательнами бактериями – Burkholderia cepacia, Stentrophomonas maltofilia и Alcaligenes xylosoxidans, характеризующимися множественной невосприимчивостью к антибактериальным препаратам. Инфицирование Burkholderia cepacia, особенно подвида Burkholderia cenocepacia (IIIгеномовар) часто приводит к развитию тяжелых обострений хронического бронхита, пневмонии и септицимии (заражение крови), значительно ухудшая прогноз. В связи с этим изменились правила организации амбулаторного приема и госпитализации больных МВ – необходима строгая изоляция пациентов друг от друга.
Верхние дыхательные пути
Затемнения при рентгенографии придаточных пазух носа определяются почти у всех больных МВ. При этом клинические проявления синуситов отмечены у 10% детей и 24% взрослых пациентов. Полипоз носа (воспалительное хроническое заболевание) развивается у 15–20% больных преимущественно в подростковом возрасте.
ВНЕЛЕГОЧНЫЕ ПРОЯВЛЕНИЯ
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
Клиническим проявлением кистозного фиброза поджелудочной железы является экзокринная недостаточность, которая имеет место у 95% больных МВ и проявляется в нарушении ассимиляции жира, стеаторее (нарушение всасывания жира в кишечнике) и отставании в физическом развитии.
Нарушение стула встречается уже с первых дней жизни у 47%, а к году – у 76% больных МВ. Для пациентов, не получающих соответствующего лечения, характерен вторичный дефицит жирорастворимых витаминов – А, Е, D и К. В старшем возрасте примерно у пятой части больных развивается инсулинозависимый сахарный диабет.
КИШЕЧНИК
Нарушение транспорта натрия, хлора и воды в тонком кишечнике сопровождается закупоркой дистальных отделов тонкой кишки густым и вязким меконием и развитием мекониального илеуса (форма врожденной непроходимости тонкой кишки) у 15% больных новорожденных. За редким исключением, картина мекониального илеуса свидетельствует о МВ.
В более позднем возрасте у 20% больных МВ возможна обструкция просвета кишечника на уровне стыка тонкой и толстой кишки клейким секретом слизистой и каловыми массами, формированием «эквивалента мекониального илеуса» или синдромом дистальной интестинальной обструкции. Другой причиной интестинальной обструкции у больных МВ может служить инвагинация (внедрение одного участка кишечника в другой) тонкой кишки.
Ректальный пролапс (выпадение прямой кишки) отмечено у 25% больных, как правило, в возрасте 1-2 лет. У детей старше 5 лет ректальный пролапс встречается значительно реже.
ПЕЧЕНЬ И ЖЕЛЧЕВЫВОДЯЩИЕ ПУТИ
Поражение гепатобилиарной системы является прямым следствием основного дефекта при МВ. Признаки фиброза печени той или иной степени встречаются практически у всех больных МВ, а у 5% больных развивается билиарный цирроз печени с синдромом портальной гипертензии (повышение давления в системе воротной вены).
В 2% случаев печеночная недостаточность становится причиной смерти больного. Желчнокаменная болезнь отмечается у 10–30% больных, причем частота желчнокаменной болезни не зависит от пола, но нарастает с увеличением возраста пациентов.
ПОТОВЫЕ ЖЕЛЕЗЫ
Экскрет потовых желез при МВ характеризуется повышенной концентрацией натрия и хлора: содержание соли превышает нормальный показатель примерно в 5 раз. Это связано с нарушением обратного всасывания ионов хлора и натрия в потовыводящих протоках. Такая аномалия функции потовых желез выявляется уже при рождении и сохраняется на протяжении всей жизни пациента.
Повышение концентрации натрия и хлора лежит в основе потовой пробы – основного лабораторного теста для диагностики МВ. В условиях жаркого климата, при гипертермии и при избыточной физической нагрузке потеря соли через кожные покровы приводит к электролитным расстройствам, гипохлоремическому алкалозу (значительное снижение хлоридов в организме) и подверженности тепловому удару.
РЕПРОДУКТИВНАЯ СИСТЕМА
Почти у всех мужчин (97%), больных МВ, развивается обструктивная азооспермия (непроходимость семявыносящих протоков), вызванная обструкцией, атрофией или атрезией (отсутствие или заращение) семявыносящих протоков. При этом сперматогенез не нарушен, что позволяет решить проблему бесплодия при помощи экстракорпорального оплодотворения.
Репродуктивная система женщин, больных МВ, не изменена. Возможно снижение детородной функции в связи с вторичной аменореей (отсутствие менструаций в течение нескольких менструальных циклов), вызванной истощением больных.
Сообщения о случаях беременности и родов у женщин, больных МВ, неизменно растут. В проспективном исследовании, проведенном в Северной Америке, представлены данные о 258 (79%) случаях благополучного родоразрешения из 325 случаев беременности у женщин, больных МВ. Доказано, что перенесенная беременность и роды не оказывают негативного воздействия на дальнейшее течение болезни и выживаемость больных с легкой и средней степенью поражения респираторной системы (ОФВ1 больше 50% от должного) и удовлетворительным нутритивным статусом (комплекс клинических, антропометрических и лабораторных показателей, характеризующих количественное соотношение мышечной и жировой массы тела пациента).
